En las últimas décadas, la convivencia de la palabra Alzheimer con la sociedad se ha ido haciendo cada vez más estrecha. No en vano, es la forma más común de demencia, patología que se inicia en una región del cerebro denominada hipocampo, cuyo correcto funcionamiento es crucial para la formación de nuevos recuerdos y el aprendizaje, y desde el hipocampo se extiende progresivamente a otras regiones del cerebro. Por ello sus manifestaciones más evidentes son la pérdida de la memoria inmediata, deterioro cognitivo y trastornos conductuales.
La enfermedad, después de ser diagnosticada, suele tener una duración media aproximada de 10 años, aunque esto puede variar en proporción directa con la severidad de la enfermedad en el momento de su detección.
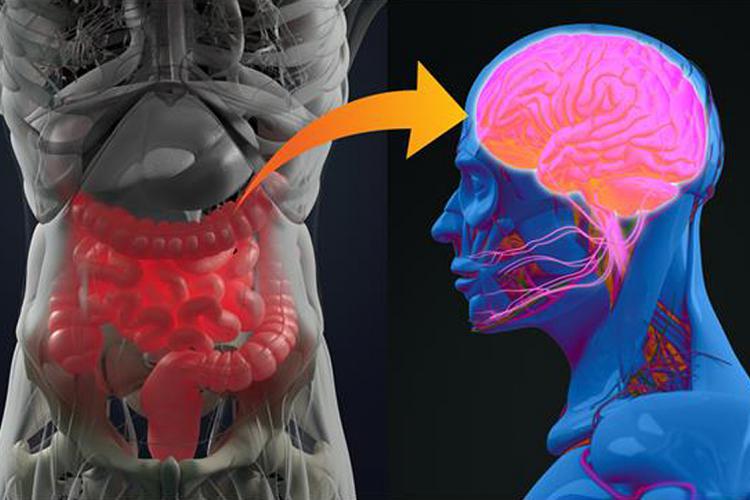
La microbiota de la salud y el eje intestino-cerebro
En un post anterior, explicábamos el concepto de microbiota, refiriéndonos a esta última como la comunidad de microorganismos vivos residentes en un nicho ecológico determinado. Debido a su importancia, alteraciones en la microbiota tienen una gran repercusión en la salud humana, estando relacionados con enfermedades de gran impacto, como la obesidad, la colitis o el cáncer, por citar algunas. La metagenómica estudia los genomas de los microorganismos de un determinado hábitat sin necesidad de aislarlos y cultivarlos. El uso de esta técnica combinada con las nuevas tecnologías de secuenciación masiva ha permitido un gran avance en el estudio de la ecología y la diversidad de las comunidades microbianas de prácticamente cualquier ambiente.
Si nos detenemos en el intestino humano, donde reside una de las comunidades de microbiota más densamente pobladas, se ha observado que existe una estrecha relación entre esta y diversas enfermedades neurológicas, tales como Parkinson, esclerosis lateral amiotrófica (ELA), neuromielitis óptica, esclerosis múltiple y la enfermedad del Alzheimer. De esa implicación ha surgido el concepto del eje intestino-cerebro, es decir, la vía de comunicación bidireccional entre el sistema nervioso central, el tracto intestinal y la microbiota intestinal, mediada por productos generados por las bacterias que actúan a nivel sistémico, así como por mecanismos endocrinos y neuronales. La microbiota ejerce un papel sobre el estado inflamatorio del organismo al interactuar con los linfocitos de los pacientes, a través de determinados ácidos grasos de cadena corta, fruto del metabolismo de algunas bacterias.
Los productos microbianos que alcanzan la circulación sistémica atravesando la barrera intestinal e incluso actuando directamente en el sistema nervioso central tras atravesar la barrera hematoencefálica, son capaces de modular el sistema inmunológio innato o el adaptativo hacia un ambiente más inflamatorio o más tolerogénico. Un papel central en esta modulación se ejerce a través de los productos generados tras la metabolización de diversos componentes de la dieta, como la fibra alimentaria, el triptófano o la arginia, que dan lugar a poliamidas, índoles y ácidos grasos de cadena corta.
Como resultado de estas interacciones intestino-cerebro, se ha implicado a la microbiota intestinal en la regulación emocional, control de la ansiedad, funciones cognitivas y las diversas enfermedades neurológicas enumeradas anteriormente.
Lesiones en el cerebro y enfermedad de Alzheimer
A pesar de que el Alzheimer es la principal causa de demencia , poco se sabe sobre su causa, salvo que en el cerebro de las personas afectadas se producen dos tipos de lesiones neurodegenerativas muy características:
1.- Ovillos neurofibrilares de proteína Tau, que se acumula dentro de la célula. Si bien las autopsias muestran que la mayoría de las personas desarrolla algunas placas y ovillos con la edad, las personas con Alzheimer tienden a desarrollar muchos más y con un patrón predecible, que comienza en las áreas importantes para la memoria, antes de avanzar hacia otras regiones.
2.- La acumulación de placas (fragmentos) de proteína beta amiloide (Aβ), que se acumula en los espacios entre las células nerviosas.
Precisamente es en relación a esta proteína relacionada con el Alzheimer donde comienza el giro que han dado las últimas investigaciones sobre esta enfermedad. En experimentos recientes se han inducido infecciones orales a ratones, mediante la inoculación del patógeno, observándose una progresión de dichas bacterias hasta el cerebro trayendo, como consecuencia, la producción del péptido beta amiloide, es decir, el patógeno que provoca la periodontitis crónica o enfermedad de las encías . Jan S. Potempa, microbiólogo de la Universidad de Louisville, ha descubierto Porphyromonas gingivalis en el cerebro de pacientes fallecidos de Alzheimer.
En otros estudios sobre población, se han utilizado técnicas de metagenómica, comparando pacientes pareados por edad y sexo, encontrándose diferencias significativas en distintos niveles taxonómicos, desde filos o divisiones hasta género, lo que señala una alteración en la microbiota que aparecería más frecuentemente en los pacientes con Alzheimer.
Enfermedad de las encías
Ahora, un nuevo estudio publicado en la publicación científica Science Alert refuerza esa investigación y lo hace vinculando esa enfermedad con un origen inesperado: una enfermedad en las encías.
En los experimentos con ratones se provocaban infecciones orales con el patógeno, que condujeron a que las bacterias llegaran al cerebro y que éste produjera la proteína beta amiloide. El doctor Stephen S. Dominy, coordinador de la investigación y responsable científico y cofundador del laboratorio norteamericano Cortexyme, ha asegurado Science Alert que «los agentes infecciosos han estado implicados en el desarrollo y la progresión del Alzheimer antes, pero la evidencia de la causalidad no había sido convincente. Ahora, por primera vez, tenemos pruebas sólidas que conectan el patógeno intracelular Porphyromonas gingivalis y la enfermedad de Alzheimer». Según su teoría no sería sólo una enfermedad, sino una infección.
En el cerebro de los afectados por Alzheimer se han identificado también gingipainas, y también en cerebros de personas fallecidas que no fueron diagnosticadas con Alzheimer. La publicación científica Scienc Advances ha publicado que el patógeno Porphyromonas gingivalis «no es resultado de una mala atención dental después de haber comenzado la demencia. Se trata más bien de un episodio precoz que puede explicar la patología encontrada en personas de mediana edad antes del deterioro cognitivo».
Metagenómica y microbiota como estrategias de lucha contra el Alzheimer
Harán falta estudios diseñados de forma prospectiva para demostrar que las alteraciones en la microbiota observadas en determinadas enfermedades neurológicas están en el origen de la enfermedad y no son consecuencia de ella.
Relacionar diferente marcadores biológicos del Alzheimer con la microbiota y profundizar en su estudio supone un enfoque totalmente nuevo para la prevención y tratamiento de este tipo de enfermedades neurológicas.Dado que, además de la edad, en el Alzheimer juega un papel importante la genética aunque en el 99% de los casos no es determinante, la metagenómica de la salud puede ser un factor decisivo a la hora de analizar y desarrollar estrategias que puedan llevar conclusiones definitivas sobre su tratamiento efectivo.